6月28日(水)18:00~:ケアマネジャーの皆様へ~在宅緩和ミニ勉強会のお知らせ~
こんにちは!経営推進部の前島です。
 前回の内容はこんな感じでした
前回の内容はこんな感じでした
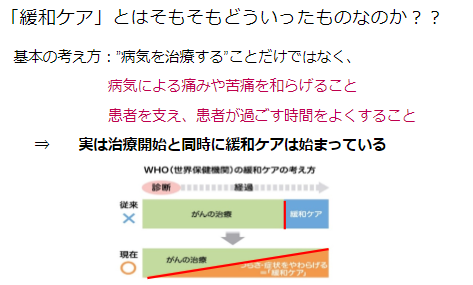



さて、今回はターミナル期に患者様が感じる「身体的な痛み」について、
関わり方、寄り添う方法等も含め、一緒に考えていきたいと思います。
*7月に続編となる身体以外の痛み編を予定しています

【参加方法】下記、①~③のいずれの方法でもご参加いただけます *Googlemeet
①https://meet.google.com/gdu-
*Googleアカウントをお持ちでない方は”
②チラシのQRコードから直接参加
③「meet.google.com」で検索 → 会議コードに「gduwyhpwra」と入力
参加ボタンを押して少しお待ちいただくと入れるようになります。
ご参加方法等についてお問い合わせの際は、
※一部のスマートフォンやタブレットをお使いの場合、
アプリのインストールやGoogleアカウントのログインが求め
その際はお手数ですが、meetアプリをインストールの上、
Googleアカウントでログインをいただくか、
PCからご参加の場合はアカウント作成やログインは不要でございま
【お問い合わせ先】
メール:t.maejima@
双愛会 経営推進部 前島
—
皆様のご参加をお待ち申し上げております!
【6/22(木)17時45分~】「緊急往診の裏側をお伝えします」ファミクリ地域連携会のご案内
![]()
こんにちは!
標記の日時で、現地とオンラインのハイブリッド開催による、
ファミクリ地域連携会を開催させていただきます!

現地、オンラインどちらも参加可能です!
是非、お気軽にいらしてくださいませ!
~高齢者のかゆみについて~月刊*ファミクリWOCかわら版6月号_vol.32

WOC(ウォック)とは、褥瘡をはじめあらゆる創傷とストーマ、失禁分野について、
専門性の高い看護を実践できる看護師の通称です
2023年6月(Vol.32)
6月になり、もう年が明けて半年も経つのか 😲 といろんなことに追われている日々ですが、
自転車での訪問途中にふわっと匂いたつ草の香りに癒されています 😊 自然を肌で感じると心地よいですね 🎵
過ごしやすい季節になったのも束の間、最近訪問時に「身体がかゆい」というのをよく耳にします。
今回は高齢者のかゆみの原因についてお話しします!
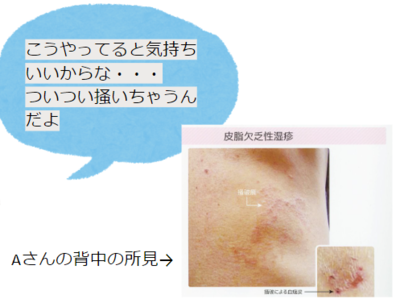
●Aさんはなぜかゆいのか?
独居のAさん(80歳)はきれい好きで、ヘルパーさんが来ない日もご自身で部屋の掃除をしています。
熱めの湯での長風呂を好みます。部屋の室温計は温度22℃、湿度35%を指しています。

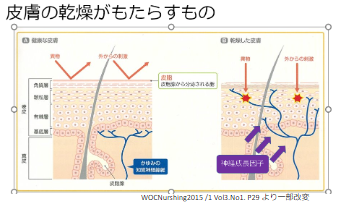
●かゆみの原因として考えられること
 ➡➡➡
➡➡➡
●かゆみの何がつらいのか?
Aさんの生活習慣から、低湿度と加齢に伴う皮膚の変化がドライスキンを招き、皮脂欠乏性湿疹になっていました。 ドライスキンは乾燥により通常は真皮にとどまっている「かゆみを感じる知覚神経線維」が伸び、表皮の角質層のすぐ下にまで達するため、些細な刺激にも敏感に反応してかゆみを感じやすくなります。
Aさんのようにゆる~い感じで掻いているなら心配は少ないのですが、つい掻く行動が過ぎると皮膚を傷つけたり、湿疹などのトラブルが悪化するだけでなく、わずかな刺激に対してもかゆみが起きやすく悪循環となります。 次回はかゆみのケアについてお話しします。
お問い合わせやご相談など、お気軽に下記のLINEから頂けると幸いです (^^♪

医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
皮膚・排泄ケア認定看護師 野口祥子(のぐちやすこ)
【ファミクリ登山部】第1回:活動報告~陣馬山・高尾山~
こんにちは、梅雨に差し掛かり、雨が増えてきましたね!

しっかり準備運動して隊長(緩和ケア:田代先生)のガイドの下、登山道へと入ります。
 最初から険しい登り、、!!田代隊長曰く、
最初から険しい登り、、!!田代隊長曰く、 休憩しながら、登り続けること2時間弱。
休憩しながら、登り続けること2時間弱。
陣馬山の頂上へ!馬のモニュメントが象徴的ですね!早速、みんなで記念写真。



写真から達成感が伝わってきますが、この時まだ朝の10時!
(ここから大変になることを彼らはまだ知らない。。。)
尾根伝いに、奈良小峠、明王峠を通って景信山山頂へ。


アップダウンを繰り返しながら120分ほど、歩きヘトヘトに。
(最後の200mの急な登りがキツかった・・・!)

 山頂でカップヌードルをいただきます
山頂でカップヌードルをいただきます 良い笑顔ですね!
お昼休憩の後は、小仏峠、城山峠を抜けて、高尾山を目指します!
良い笑顔ですね!
お昼休憩の後は、小仏峠、城山峠を抜けて、高尾山を目指します!
高尾山の頂上までおよそ13m程、
ようやく高尾山頂上に着きました!




下山して、温泉に向かうべく、ケーブルカーを目指します。

 下山後は温泉へ!汗を流して2次会です!!
下山後は温泉へ!汗を流して2次会です!!自然を感じながら、道中美味しいものを食べつつ、真面目な話も他愛もない話もしつつ…。
早起きは大変でしたが、健康的で楽しい、本当に最高1日になりました
田代隊長、ありがとうございました!
翌日、翌々日のおそるべき筋肉痛はご愛敬ですが、第2回も楽しみです!!
5月31日(水)18:30~:ケアマネージャーの皆様へ~【月1開催】在宅緩和についての勉強会のお知らせ~

こんにちは!経営推進部の前島です。
今年度は外部の方もお招きしまして、イベントを色々と実施していきます!
今月からは定期的に勉強会の開催を考えております。
私たちは皆様に対してどのような形でお役に立てるのか、お困りごとはどんなものなのか?
についてまだまだ分からない部分が多く、「もっと皆さんのことを知りたい」
「気兼ねなくなんでも相談いただけるようになりたい」と思いつつも、手探りの毎日です。
そのため、かしこまった勉強会ではなく、ゆる〜くライトな雰囲気の中で、
皆様と交流しながら一緒に学べるようなものを定期的に開催していければと考えました。
第1回は、”在宅緩和とケアマネージャーさん“というテーマでお話をさせていただきます。

【参加方法】下記、①~③のいずれの方法でもご参加いただけます *Googlemeet
スマホやタブレットからも参加可能、Googleアカウントの作成は不要です。
①https://meet.google.com/gdu-wyhp-wra をクリックして会議に参加。
*Googleアカウントをお持ちでない方は”アカウントなしで使用”で入れます
②チラシのQRコードから直接参加
③「meet.google.com」で検索 → 会議コードに「gduwyhpwra」と入力
参加ボタンを押して少しお待ちいただくと入れるようになります。
ご参加方法等についてお問い合わせの際は、下記までお願いします。
※一部のスマートフォンやタブレットをお使いの場合、
アプリのインストールやGoogleアカウントのログインが求められる場合がございます。
その際はお手数ですが、meetアプリをインストールの上、
Googleアカウントでログインをいただくか、もしくはPCデバイスよりご参加くださいませ。
PCデバイスの場合はアカウント作成やログインは不要でございます。
5月30日(火)開催:看護師の皆様へ~ 在宅クリニックの緩和勉強会にゆる~く参加してみませんか? ~

こんにちは!経営推進部の前島です。
コロナも5類となり、少しずつですが日常が戻ってきそうですね!
当院は地域の皆様にコロナワクチンの接種中で、
今週でひと段落がつきそうと、スタッフ達もほっと一息ついています。
さて、今年度は外部の方もお招きしまして、イベントを色々と実施していきます!
今月から定期的に勉強会を開催させていただくことになりました。
私たちから、「~~をお伝えしたい!」というよりも、皆様に対して、
私たちはどういう形でお役に立てるのか、お困りごとはどんなものなのか?
についてまだまだ分からない部分が多く、「もっと皆さんのことを知りたい」
「気兼ねなくなんでも相談いただけるようになりたい」と思いつつも、手探りの毎日です。
そこで、かしこまった勉強会ではなく、ゆる〜くライトな雰囲気の中で、
皆様と交流しながら一緒に学べるようなものを定期開催していければと考えました。
当院では院内の看護師さん向けに「在宅での緩和に必要な知識をつける」を
テーマに、毎週15分程度でミニ勉強会を行っておりますので、
地域の皆様にも開放し、気軽にご参加いただけるような会になればと考えております。
看護師さん向けの内容ではありますが、当院は医師や事務スタッフも参加しており、
医療・介護に関わる方であればどなたにもご参加いただけます。

当院緩和ケアセンター長の 田代先生(緩和医療学会認定医) が講師を務めます。
毎週火曜日実施ですが、テーマは直前の週末に決めているそうです笑
30日のテーマは、” がん疼痛治療について ” です!
【参加方法】下記、①~③いずれの方法でもご参加いただけます *Googlemeet
スマホやタブレットからも参加可能、Googleアカウントの作成は不要です。
①https://meet.google.com/kue-bvoa-dpu をクリックして会議に参加。
*Googleアカウントをお持ちでない方は”アカウントなしで使用”で入れます
②上記チラシのQRコードから参加
③「meet.google.com」で検索 → 会議コードに「kuebvoadpu」と入力
参加をリクエストボタンを押して少しお待ちいただくと入れるようになります。
※一部のスマートフォンやタブレットをお使いの場合、
アプリのインストールやGoogleアカウントのログインが求められる場合がございます。
その際はお手数ですが、meetアプリをインストールの上、
Googleアカウントでログインをいただくか、もしくはPCデバイスよりご参加くださいませ。
PCデバイスの場合はアカウント作成やログインは不要でございます。
【お問い合わせ先】
メール:t.maejima@twinheartmedical.com
双愛会 経営推進部 前島
—
皆様のご参加を心よりお待ち申し上げております!
4月25日(火)はWOCのオンライン勉強会でした

こんにちは!経営推進部の前島です。
5月になり、暖かい日が増えてきましたね☺
ファミクリも5月は地域の方々へのコロナワクチン接種💉、
緩和の勉強会、登山部による高尾さん登頂(予定)と、イベントが盛り沢山です!

ITに強い総務菅原さんも加わり、

当院スタッフや理事長の伊谷野先生もご参加いただき、
質疑応答中にも、参加者の皆様からも沢山知見やアドバイスを
皆で終わってほっと一息。良い笑顔ですね!

ファミクリは5月以降も勉強会をどんどん行っていきます。
5月は在宅緩和ケアセンターから勉強会発信を予定しております!
ワクチン接種等を通してご協力しつつ、皆様と交流を深めていければと思います!
~基剤の特性 × 創面の状態での適した外用剤は?~月刊*ファミクリWOCかわら版5月号_vol.31

WOC(ウォック)とは、褥瘡をはじめあらゆる創傷とストーマ、失禁分野について、
専門性の高い看護を実践できる看護師の通称です
2023年5月(Vol.31)
過ごしやすい季節となりました。草花の緑が生き生きとして、その勢いにのっかって行けたらいいなと思う今日この頃です😊5月の紫外線は思ったより強いので、外出の際にはUVケアをしてキレイを保ちましょう 💗
当院にはWOCの公式LINEがあり、褥瘡や創傷の局所の写真と共に、「外用は何がいいですか?」というご質問が送られてきます。今回も前回に引き続き創面や創部(滲出液)の状態を観察し、アセスメント力を高めてもらうために選択肢を狭めてみました。壊死組織が除去された後にどんな外用剤を使用したらいいのか、一緒に考えていきましょう。
● 基剤の特性 × 創面の状態での適した外用剤は?
「なんでこの傷治らないんだろう・・・。」と悩むことはありませんか?外用薬や軟膏は主薬と基剤でできており、基剤が90%以上を占めるため、創面に接触する大部分は基剤となり、主薬の効果だけで外用薬を選ぶと、創部の悪化や難治といった状態になる恐れがあります。
今回は壊死組織が除去された後の創面のぬめりや滲出液によってどのような基剤が良いのか、一例を表にまとめましたので、参考にしてみてくださいね!
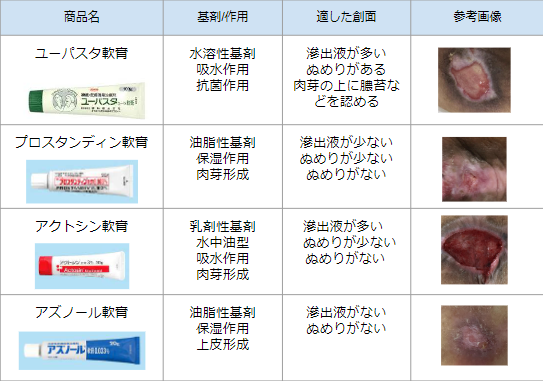
基材から考える外用剤の使い方は難しいですね💦
情報を交換しながら、皆様と一緒に考えていきたいです。
お問い合わせやご相談など、お気軽に下記のLINEから頂けると幸いです (^^♪

医療法人社団 双愛会
ファミリークリニック蒲田・品川・多摩川
皮膚・排泄ケア認定看護師 野口祥子(のぐちやすこ)
春にご入職の常勤の先生のご紹介です
![]()
こんにちは!経営推進部の前島です。
いつの間にか4月も半ばとなり、暖かい日が多くなってきました!
飛び交う黄砂や花粉に悩まされつつも、
春の訪れを喜ぶ声が院内からも聞こえてきます。
5月は任意に参加者を募り、高尾山に行こうと盛り上がっています。
さて、ファミリークリニック蒲田は、
4月に新しく常勤の先生として、大西 宙先生をお迎えしています。
皆様にもご紹介したく、早速インタビューを行ってみました!

大西 宙(オオニシ ヒロシ) 先生
・横浜市立大学 医学部 卒業
・横浜市立大学医学部医学研究科 大学院 卒業
・日本外科学会外科専門医
・日本消化器外科学会消化器外科専門医
・日本がん治療認定医機構がん治療認定医 等
● 在宅医療に携わろうと思ったきっかけについて教えてください!
大学院生の時に3年間、外勤という形でしたが在宅医療に従事し興味を持ちました。
大学病院や市立病院で外科医としてのキャリアを積む中で、
ご自宅での療養を希望される、数多くの患者様と関わって参りました。
外科医として疾病や臓器の治療に携わってきた経験を活かしながら、
改めて一人の医師として、患者様やご家族様が安心してご自宅で過ごせるように在宅医療に関わっていきたいと考えております。
● 患者様、ご家族様にお伝えしたいこと
何かお困りごと、ご心配なことがあれば遠慮なく、まずはご相談ください。
医師として医学的なお話を差し上げることは勿論ですが、ご自宅での療養に
於いての心配ごとは、きっとそれだけではない部分もお有りかと思います。
皆様と相談をしながら、一緒に解決方法を模索していきたいです。
● 地域の医療介護に携わる関係者の皆様にも一言お願いします!
何かご不明なこと、ご相談があれば些細なことでも聞いてくださいね。
私自身もまだまだ勉強中ですが、まずはやりとりをすることで
関係性が生まれ、患者様の安心にとってより良い一歩になると考えています。
● ファミクリにご入職をされてみて、いかがですか?
多職種の方がいて、とてもにぎやかです。以前は訪問看護師さんやケアマネさんなどと関わる機会は少なかったため、非常に新鮮です。色々と相談をしながら、私自身も楽しみつつ働いていきたいです。
—
大西先生、ご協力をいただきありがとうございました!
大西先生をお迎えし、ファミクリは常勤の先生が10名を超え、ますます賑やかです。
今年もコロナワクチン接種など、地域の皆様のお手伝いをさせていただきながら、
少しずつ脱コロナ、落ち着きのある日常生活に向けて一緒に歩んでいければと思います。
今年度も引き続き、ファミクリをよろしくお願いいたします。
【4月25日(火)19:00 オンライン勉強会】WOCナースによる在宅皮ふ疾患WEBセミナー〜終末期の褥瘡予防ケア〜

こんにちは!経営推進部の前島です。標記の日時にオンライン勉強会の開催がございます。
マルホ株式会社様主催にて、当院ファミリークリニック蒲田の皮膚・排泄ケア認定看護師の野口祥子が登壇予定です。
日々、患者様のご療養のサポートさせていただいてる経験から、どのような褥瘡発生の傾向が見られるのか、どのような予防ケアが望ましいのか等をお話させていただきます。
また、褥瘡予防にも有効な外用薬の継続看護の実際、今後の展望等についてマルホ様にもサポートをいただきながら、皆様と一緒に考えていきたいです。


終末期の褥瘡予防ケア
4月25日(火) 19:00 ~ 20:00
演者:ファミリークリニック蒲田
皮膚・排泄ケア認定看護師 野口祥子
[ 本セミナーに関するお問い合わせ先 ]
マルホ株式会社 エリア戦略推進部 地域連携推進グループ 岡本 一樹様
TEL:080-8530-1595 E-mail:okamura-efe@mii.maruho.co.jp
皆様、是非お気軽にご参加くださいませ。
*看護師、医師、ケアマネージャー、理学療法士、作業療法士、言語聴覚士の皆様、またその他、在宅医療・介護連携に携わるご担当者様向けの内容となります







