『在宅でのフィジカルアセスメント』東京都ナースプラザ研修
こんにちは、看護師の町田です。
『在宅でのフィジカルアセスメント』の研修を受けてきましたのでご紹介いたします。

フィジカルアセスメントとは問診で主観的情報を明らかにして、視診、聴診、触診、打診、嗅診で客観的情報を得た後、それらを医学的知識をもとに分析・解釈し、総合的判断を行うことを示します。
在宅療養者の特徴としては、複数の疾患を併せ持ち、それに伴う苦痛症状を持っているにも関わらず、病院受診が困難なことが挙げられます。そして、安心して苦痛なく家で暮らしたいという思いを持っている方が大多数です。
一方、在宅療養の環境としては、病院と異なり医師が常駐していないことや、必要な検査をすぐに受けることが出来ないといった特徴があります。
ここで重要になってくるのが、私達のような訪問看護師の存在です。在宅療養者にとって一番身近な医療者が訪問看護師ではないでしょうか。
今回の研修では
・フィジカルアセスメントとは何か?
・どのような視点を持つことが大切なのか?
・どのようなことに注意が必要なのか?
・どのような思考過程で情報を整理したらよいのか?
を改めて考えることが出来ました。
また演習においては、シュミレーターを使用して異常な呼吸音の聞き分けを行ったり、参加同士でお互いに聴診や打診を行うことでより実践に近い状況での演習を行うことが出来ました。
最も身近な医療者が的確なフィジカルアセスメントを行うことで、状態変化をいち早くキャッチすることや、急変を予測して早期発見・対応することが可能となり、その結果、入院の可能性を減らして在宅療養を継続できることで、QOLの向上に繋がると感じました。
まずは当院で介入している患者さんのQOLを向上すべく、日々の訪問において常に意識して行こうと思います。
看護師 町田

勉強会の延期について
参加者の方には個別にご連絡をいたしましたが、3月に予定していました『がんの疼痛緩和ケア〜訪問看護におけるPCAポンプの活用〜』などの勉強会は延期とさせていただきました。
また改めて企画をいたします。
何卒よろしくお願いいたします。

🍙『人生の最期、何から決めていきますか?』区民公開講座に参加しました🍙
ファミリークリニック 管理栄養士の青山です。
1月18日、池上会館にて行われた区民公開講座に委員として参加してきました。
大田区の医師会をはじめ、医療福祉の専門職の団体が関わり、企画しているイベントです。

今回は『人生の最期、何から決めていきますか?』と題して、終活について考える内容となっていました。シニアライフアドバイザーの原沢先生の公演と三遊亭司師匠の落語公演、その後専門職による大喜利を行いました。
『終活』と聞くと、考えたくもないという方も多いかもしれません。また、興味はあっても何をしたらいいのか全く分からないという方もいらっしゃると思います。
先生方の公演は人生の最期を考えるきっかけになったのではないでしょうか。また、大喜利も専門分野ごとに色々な視点でみていることや、人生の最期に地域のたくさんの専門職が関わっていることを知っていただけたら良かったのではないかと思いました。
悪天候にも関わらず多くの方がいらしてくださり、『終活』は関心の高いテーマなのだと実感しました。個人としても、クリニックとしても、管理栄養士としてできることを発信できたらと考える良い機会となりました。
最後に管理栄養士が関わることのメリットをご紹介しますので、ぜひ参考にしてください。
・最期まで口から食べたい方
嚥下評価の結果をもとに、安全な食形態に調整する方法や、適切な介護食品のご紹介も可能です。
・〇〇をしたい、〜に行きたいという目標を持った方:
食べることが最優先ではなくても、なにか行動を起こすにはエネルギーが必要です。
動くための体力を維持しなければいけません。
少量で適切な栄養をとる食べ方の工夫をお伝えすることができます。
体力を落とさないためにも早い段階で栄養がとれているのか確認しておくことも大切です。
・病気はあっても、急激に悪くならないようにしたい方:
糖尿病や心疾患のある方も、病院内だけではなくご自宅でも食事療法を行っていくことで悪化予防ができます。
元気なうちからの一人ひとりの生活に合わせた食事療法を一緒に考えていくことができます。
管理栄養士 青山

『がん患者の看護ー疼痛管理を主としてー』東京都ナースプラザ研修に参加しました
こんにちは、看護師の木本です。
先日、『がん患者の看護ー疼痛管理を主としてー』をテーマに東京都ナースプラザの研修に参加してきました。

がんによる疼痛は、人それぞれ痛みの部位や程度も異なります。
医療者として、患者様の感じる疼痛を適切に捉え、必要なときに正しい疼痛管理ができるように支援することが大切だと学びました。
患者様によっては、「ご家族や周りの人達に心配をかけたくないから、痛みを我慢する」「薬を使うことで慣れてしまうのが嫌だから、できるだけ薬は使いたくない」と仰る方がいます。
しかし、
・痛みは長時間続くことで身体に記憶されてしまう
・繰り返し痛みが加わることで、次第に痛みの感じ方が強くなる
・痛みの悪循環が起こる
医療現場で使われる薬や麻薬には、依存性がないことが証明されています。
辛い痛みを我慢して、耐えられないときに痛み止めを使っても効果はありません。痛みのない状態ができる限り長く続くように、適切なタイミングで「予防的に使用すること」がとても大切です。
そして、薬を使うことでの痛みと副作用のバランスを、患者様と医療者が一緒に共有していくことが大切だと感じました。医療者として、薬物に対する正しい知識を身につけ、患者様の体験している痛みを理解・把握しながら訪問看護をしていきたいと思いました。
看護師 木本

【医事課】医療費控除制度とは?
こんにちは、医事課の船生です。
医療費控除の時期がやってきました。
この時期には、患者様からおむつ使用証明書を記載してほしい等の問い合わせがよくあります。
そもそも『医療費控除とは、何かしら?』という方のために、今回は医療費控除制度をテーマに書かせて頂きます。

【 医療費控除制度とは? 】
その年の1月1日から12月31日までの間に自己又は自己と生計を一にする配偶者やその他の親族のために医療費を支払った場合において、その支払った医療費が一定額を超えるときは、その医療費の額を基に計算した金額分の『 所得控除 』を受けることができる制度です。
※『 所得控除 』とは『 一定の要件 』にあてはまる場合に所得の合計から一定の金額を 差し引く制度です。
《~お得情報~》
★納めすぎた所得税を還付してもらえます!
★所得税の確定申告をおこなうと、6月から新しい年度に切り替わる住民税でも医療費控除が適用され、住民税額を減らせます!
【 一定の要件の計算式 】
支払った医療費の合計額 - 支給された保険金(★1)等 - 10万円(★2)
★1:保険金→生命保険等で支給された入院給付金、高額療養費、出産育児一時金など
★2:1年間(1/1~12/31)の総所得額が200万円未満の場合は総所得の5%になります。
例1)
43才:家族4人:(総所得200万円以上)家族全員の医療費控除を総所得が一番多い夫が申告
23万円(医療費合計)-8万円(保険金)-10万円=5万円➡これが申告額となる。
例2)
70才:年金額が200万円
公的年金控除の120万円を引けるので、所得は200万円-120万円=80万円となる。
所得80万円の5%は4万円なので、この場合医療費からひく額は10万円ではなく4万円を引く。
23万円(医療費合計)-8万円(保険金)-4万円=11万円➡これが申告額となる。
※申告額が戻るわけではなく、その後、本人がその年度に税率をかける対象の所得が減るというわけです。
※非課税の方は、そもそも税金を払っていない為、戻るものもありません。
※税金を払っているご家族が複数いる場合は還付される税額を比較して、一番効果が高い方が申告しましょう。
【 医療費控除の対象 】※代表例
・病院、診療所等の医療費、出産費、不妊治療費、人工授精の費用、レーシック手術費用等
・異常があり治療を受けることになった場合の健康診断費用
・治療の為のあん摩・マッサージ・はり・鍼灸等の費用
・治療としての歯科矯正、 虫歯等の治療費
・医師の証明があるおむつ使用料
・ドラックストア等での病気やケガの為の市販の医薬品代
・通院や入院のための交通費(タクシー代は状況により対象)
・看護師等による療養上の世話代
・介護保険制度で提供された一定の施設・居宅サービスの自己負担額
・治療の為の眼鏡の購入費
・入院の際、大部屋を希望していた状態なのに病院の都合で個室を使用する事になった差額ベット代や病院から給付される食事代
【 医療費控除の対象外 】 ※代表例
・診断書等、予防接種の費用、母体保護法の規定外の妊娠中絶費
・異常ない健康診断費用
・美容のための歯科矯正、 治療以外の為のあん摩・マッサージ・はり・鍼灸等の費用
・ビタミンなどの病気予防や疲労回復、健康増進のための医薬品
・通院や入院のための自家用車のガソリン代
・入院時の本人希望での個室代(差額ベッド代)、テレビ代、冷蔵庫の賃料、買ってきた弁当代やおやつ代
・通常の眼鏡・コンタクト等の購入費
【 セルフメディケーション制度 とは?】
健康の保持増進及び疾病の予防への取組として一定の取組を行っている方が、平成29年1月1日から令和3年12月31日までの間に、自己又は自己と生計を一にする配偶者その他の親族のために特定一般用医薬品等購入費(12,000円以上)を支払った場合には、一定の金額の所得控除(医療費控除の特例)を受けることができます。
※詳しくは国税局のホームページをご覧ください。
※この場合、医療費控除またはセルフメディケーションのいずれか一方を選択して申請することになります。
どちらが得かをしっかりと計算した上で申告しないと後に修正申告しても変更ができませんので注意が必要です。
簡単ではありますが、皆様の確定申告に少しでもお役に立てれば光栄です。
医事課
課長 船生

退院前カンファレンスについて
こんにちは、看護師の神林です。
本日は退院前カンファレンスについて記載します。

退院し在宅療養に当たり、一定の医療介入が必要な場合、当院では退院前カンファレンスの開催を病院に依頼しています。病院からの診療情報提供書で一定の状況は把握できますが、治療方針や療養上の注意点について、本人家族を含め、多職種と共有できるためチームとして支援の方向性が明確なるほか、在宅サービスの活用・調整がスムーズになります。また患者・家族の方とも面識ができ、医療・介護従事者の「顔の見える関係」の構築の一助になります。
厚生労働省も退院前カンファレンスを行うことを推奨しており、切れ目のない医療・介護を提供についての重要性を説いています。
【保険報酬にも重要性が表れており…。】
訪問看護基本療養費(Ⅰ):¥5,550(週3日まで;1日につき)〜¥6,550(週4日以降;1日につき)※1回訪問看護にかかる費用
退院時共同指導加算(退院前カンファレンスに出席し、在宅で継続する注意点に対し本人家族に指導することで発生する費用):¥8,000
1回訪問看護でお宅に訪問するよりも退院前カンファレンスに出席するほうが報酬が高く設定されています。
以下のような患者様は退院前カンファレンスを行ってほしいです。
・訪問看護・訪問診療が必要な患者様
・看取りの可能性のある患者様
・ADL・ASDLが低下し、療養環境の再構築が必要な患者様
・独居・老老介護など社会的な問題を抱えている患者様
実際の経験談として、退院前カンファレンスをしない時とする時では、その後の介入に影響がでると感じます。患者様に安心して在宅療養のお手伝いができるようカンファレンスの開催は今後も病院に依頼していきたいと思います。
看護師 神林

言語聴覚士の訪問が行えるようになりました

はじめまして。言語聴覚士の小杉です。
言語聴覚士が行うリハビリはご存知ですか?
呂律がうまく回らなくなってしまった状態の方や、
言葉が思うように思う出せなくなったり、
コミュニケーション練習を行うことが出来ます。
お話が難しい場合は、
機械を使用して、
また、飲み込みが悪くなってしまった方へ、
口腔内や喉の筋力練習を行うような嚥下のリハビリを行うことも出
安心して食事を楽しんでいただけるよう、
現在の食事環境が安全なのか、評価に伺うことも出来ます。
肺炎を繰り返して困っている方、
経管栄養でも、経口摂取を諦めたくない方、
退院後の継続リハビリを希望されている方、
嚥下のリハビリを希望されている方など、まずはご相談ください。
リハビリをご希望の方は、
高橋洋先生と一緒に、
まずはお気軽に、ご相談ください。
訪問リハビリテーションに興味がある
訪問リハビリテーションを知りたいなど有りましたら
原田までご連絡ください
s.harada@twinheartmedical.com

【理事長インタビュー】~2020年の方向性を考える~
こんにちは、事務局長の清水です。
2020年もどうぞよろしくお願いいたします。

▼早速ですが、伊谷野先生のインタビューはこちらから
—————————————————————
ーーーーあっという間に、、気づけば1月末ですね。本日は2020年のお考えについて質問させてください。
伊谷野:
そうですね。
最近は実際に直面している困っていることを地域の在宅医療関係者に改めて聞いてみたり、意見交換したりしていました。
そうするとキーワードとしては『末期がん』『認知症』『フレイル』『独居』の患者様の在宅医療対応に難しさを感じていることがわかります。
当院としては、それぞれ今までも向き合ってきた領域になります。
『断らない在宅医療』『在宅医療の総合病院を目指す』という基本方針を掲げていますので、これまで求められてやってきたことをこれからも続けていく姿勢に変わりはありません。

その上で総合診療の厚みを持たせていきながら、これからは各領域に対して、より専門的に体制強化していくイメージです。これからの方向性をわかりやすくお伝えするために概念図を作成しました。
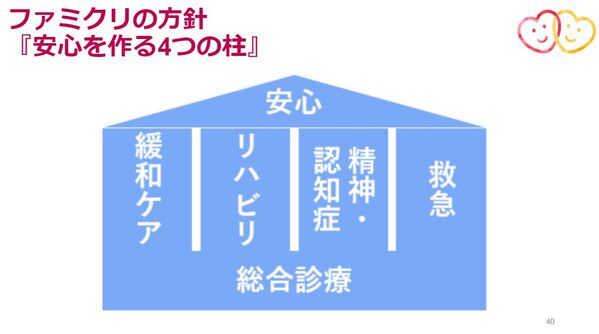
ーーーーなるほど。その概念図をそれぞれ分解して深堀りしていきたいところですが、まずは全体感を教えてください。
伊谷野:
安心を作る4つの柱ーーー。これは、総合診療科という土台に4つの柱(緩和ケア、リハビリ、精神・認知症、救急)があり、それらが『安心』を支えているイメージです。
順番にまずは当法人の大事な土台となる総合診療科。
開業時から、疾患を理由に断ることをしない、と決めています。それがシンプルに地域に喜んでいただけていると感じているからです。
もちろんできること/できないことはありますが、ベストを尽くす姿勢は今後も変わりません。
次に1つ目の柱である緩和ケア。
昨年『在宅緩和ケアセンター』を開設しました。
緩和医療学会認定施設として、緩和ケア認定医の田代先生を中心とした専門チームで対応しています。
またITを活用した遠隔カンファレンスを行い、院内職員や他事業所との多職種連携の形を作るべく試行錯誤をしています。
2つ目の柱はリハビリテーション。
今月よりリハビリテーション医学会専門医・指導医の高橋先生と言語聴覚士の小杉さんが入職しまして、『在宅リハビリテーションセンター』を開設しました。

ーーーーまだ1ヶ月弱ですが、在宅リハビリテーションセンターの振り返りをお願いします!
伊谷野:
高橋先生は患者様やご家族、院内院外の関係者とわかりやすく積極的にコミュニケーションをとっている印象です。
リハビリマネジメント会議では、総合診療科としての視点を持ちながらもご自宅のことや患者様の動作のことも専門的にみていきながら具体的な説明に至っています。
説明もわかりやすいので、患者様はもちろん、スタッフや関係者も安心できているのはないかと思います。
また、患者様の生活環境を起点に総合診療×リハビリテーション×栄養のお話ができるということが在宅リハビリテーションセンターの強みになっていくのではないでしょうか。
そして3つ目の柱は、精神・認知症。
これからですが、2020年4月に精神保健指定医の常勤医師が入職予定です。
地域包括支援センター・在宅介護支援センターや居宅介護支援事業所の職員さんからも相談の多い領域になっていましたので、これからも注力して取り組んでいければと思います。
4つ目の柱は、救急。
救急も今まで力を入れてきています。これからも医師・救急救命士を含めてスタッフを増員させていきながら持続可能な組織体制を構築中です。
ーーーーありがとうございます。そろそろお時間がきてしまいました。その他、これからの方向性についてメッセージがあればお願いします。
伊谷野:
成長できる連携に取り組んでいきたいという地域関係者へのお願いですね。
当法人を在宅医療の総合病院として考えていただいて、様々な診療科、職種をうまく活用し、連携していただければと思います。
当院も同じですが1人や1事業所では対応できないことはありますので、一緒に患者様に安心していただくためにどうすれば良いか?を考え、対応していきたいです。

ファミリークリニック品川スタッフの送別品
こんにちは。ファミリークリニック品川 地域連携室中川です。
品川院開院当初より診療助手をしていた救急救命士の玉城が1月いっぱいで退職することとなりました。
スタッフはもちろん患者様たちからも可愛がられ、マスコット的な存在の玉城です。
非常に残念ではありますが退職理由はポジティブなもので皆笑顔で送り出すことができました。

絵:ファミクリクリエーター 作業療法士 横井
写真は品川のリハスタッフ横井が玉城のために書いた漫画です。
玉城も「家宝にします!!」と涙して喜んでいました!
品川院に来ると同じく横井が書いた院長三原が出迎えてくれます。

絵:ファミクリクリエーター 作業療法士 横井
品川院は三原院長を中心にスタッフみな仲が良くとてもアットホームな雰囲気です。
今回の漫画には続きがあります。
続きのページも展示する予定ですので、オチまでご興味がある方は、ぜひ一度品川院へお越しください。
ファミリークリニック品川
地域連携室 中川 美弥子

フィードバックする文化の醸成~ファミクリいいね!フォームの取組み~
こんにちは。経営推進部の毛塚です。
本日は当院の取り組みの一つである「ファミクリいいね!フォーム」の取組みをご紹介いたします。
〇ファミクリいいね!フォームとは
当院の行動規範に即した行動をとっている方に「いいね!」を送る仕組みです。
期間内に「いいね!」をより多く集めた方を表彰対象としてます。
※「いいね!」は職員誰でも送ることができます。
※年末の納会にて2019年の表彰を行いました!

〇行動規範とは
定義しているルールだけでは判断できない時に「スタッフが拠り所にする言葉」です。
〇当院の行動規範
・向上心 ・柔軟性
・誠意 ・敬意
・チームワーク ・効率性
素晴らしい行動をフィードバックする文化、身近な良い行動を見つける文化を通じて
「他者への理解」を院内から地域に広げていけるように
これからも取り組んでいきたいと思います。
経営推進部
毛塚








